XUẤT HUYẾT TRONG NÃO(ICH)
Intracerebral Hemorrhage (ICH) Cập nhật lần cuối: 24/11/2024 bởi: BSCKI. TRẦN QUỐC VĨNH
GIỚI THIỆU
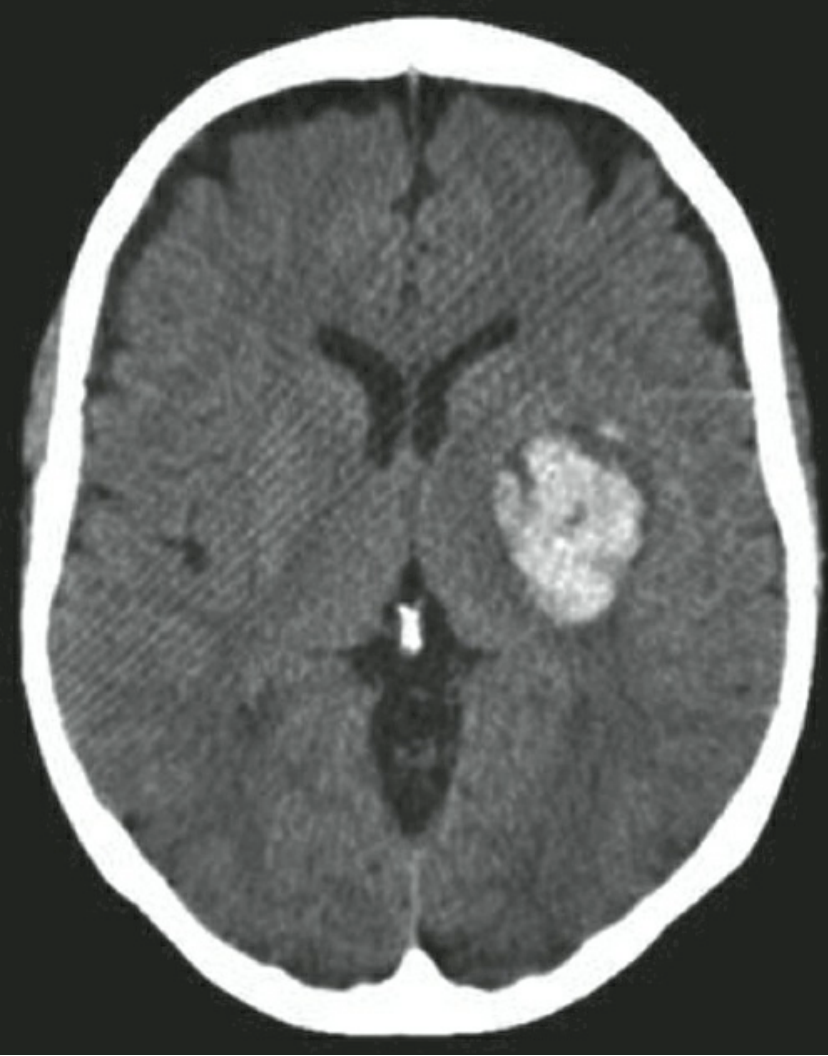
Xuất huyết trong não(ICH) là tình trạng tụ máu tập trung trong nhu mô não có khả năng lan rộng sang các khoang não lân cận (não thất, khoang dưới nhện hoặc khoang dưới màng cứng). Xem thêm hướng dẫn của BYT 2024 về chảy máu não.
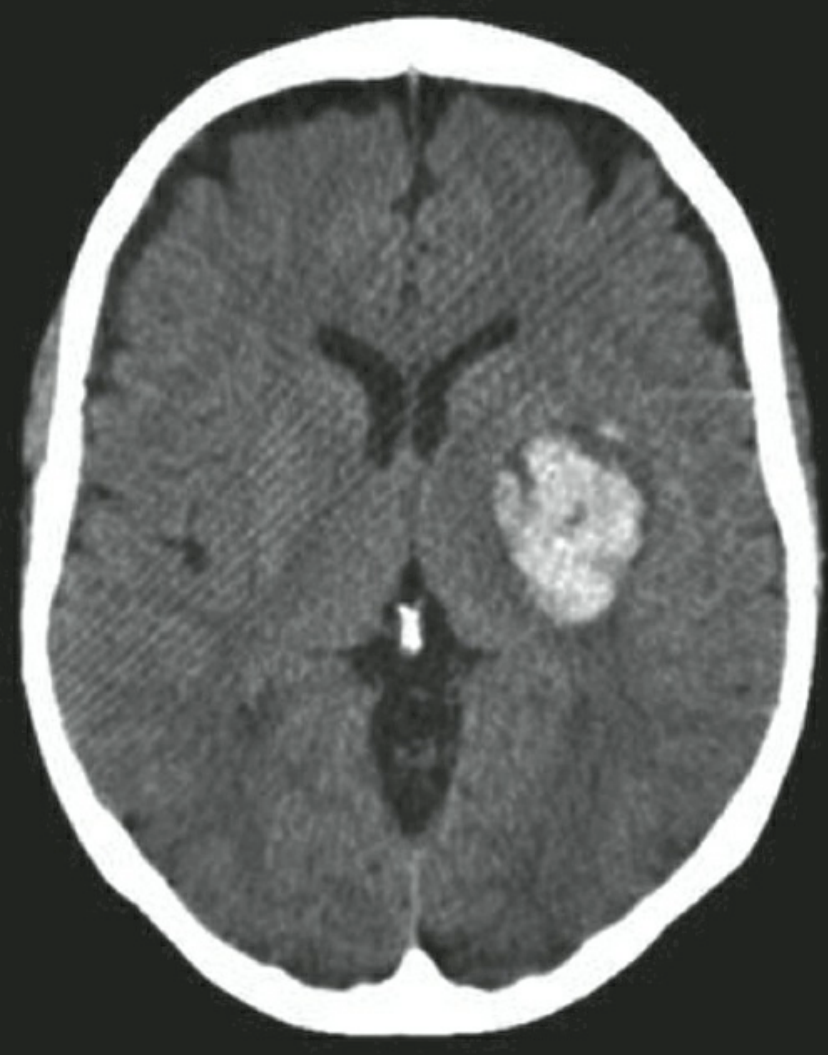
Tỷ lệ chung của ICH được ước tính là 24,6 trường hợp trên 100.000 người mỗi năm. Đây là loại đột quỵ phổ biến thứ hai, chiếm 10% đến 15% tổng số ca đột quỵ với tỷ lệ cao hơn ở người Mỹ gốc Phi và người châu Á. Tỷ lệ tử vong đạt mức 40% sau 1 tháng và 54% sau 1 năm. Chỉ 12% đến 39% bệnh nhân đạt được sự độc lập chức năng lâu dài. ICH là một nhóm các tình trạng phức tạp và có thể được chia thành ICH nguyên phát và thứ phát. Hai nguyên nhân phổ biến nhất của ICH là tăng huyết áp và bệnh mạch máu não dạng bột(amyloid). Thuốc chống đông máu làm tăng nguy cơ và mức độ nghiêm trọng của ICH và chảy máu tái phát trong bất kỳ trường hợp nào trong số này.
TỔNG QUAN
Căn nguyên của xuất huyết trong não
| ICH nguyên phát | ||
|---|---|---|
| Căn nguyên | Manh mối | Dấu hiệu hình ảnh học |
| Tăng huyết áp | Tiền sử và dấu hiệu tăng huyết áp | Vị trí đặc trưng: Hạch nền (55%), đồi thị (26%), bán cầu đại não (11%), cầu não (8%), tiểu não (7%) |
| Bệnh mạch máu não dạng bột(amyloid) | Tuổi cao hơn, tiền sử suy giảm nhận thức, TIA hoặc ICH trước đó | Bề ngoài, phân thùy; hình thành thùy, vỡ thành khoang dưới nhện hoặc màng cứng, xuất huyết não thất thứ phát; thường ở thái dương, chẩm; ít gặp ở tiểu não; “xuất huyết vi thể” trên MRI (T2*) |
| Sử dụng thuốc (Cocaine, Methamphetamine...) | Tuổi trẻ hơn, tiền sử sử dụng thuốc tác động lên hệ giao cảm | Kiểu dưới vỏ thường xuyên hơn và xuất huyết trong não thất |
| Rối loạn đông máu | Tiền sử sử dụng thuốc chống đông máu | Phân chia thùy, mức chất lỏng-chất lỏng trong khối máu tụ |
| ICH thứ phát | ||
| Dị dạng mạch máu (AVM, dị dạng hang...), Rò động tĩnh mạch màng cứng | Bệnh nhân trẻ hơn (< 45 tuổi), huyết áp bình thường, tiền sử gia đình, co giật hoặc xuất huyết trước đó | CT-A hoặc DSA với những dấu hiệu điển hình |
| Bệnh Moyamoya | Người Mỹ gốc Phi, người châu Á, bệnh hồng cầu hình liềm. | Phun khói trên DSA |
| Chuyển dạng xuất huyết của đột quỵ thiếu máu cục bộ | Đột quỵ do thiếu máu cục bộ trước đó. | Các chấm xuất huyết, loang lổ, rải rác khắp vùng mô bị nhồi máu. Đường viền vùng nhồi máu dễ phác họa trên CT. |
| Huyết khối xoang tĩnh mạch não | Sản giật, mang thai | CT không thuốc cản quang tăng tỷ trọng vùng xoang, hoặc MR tĩnh mạch khiếm khuyết lấp đầy xoang |
| Khối u | Đã biết khối u nguyên phát | Phù đáng kể xung quanh xuất huyết cấp tính, ngấm thuốc cản quang xung quanh khối máu tụ. |
Đặc điểm lâm sàng
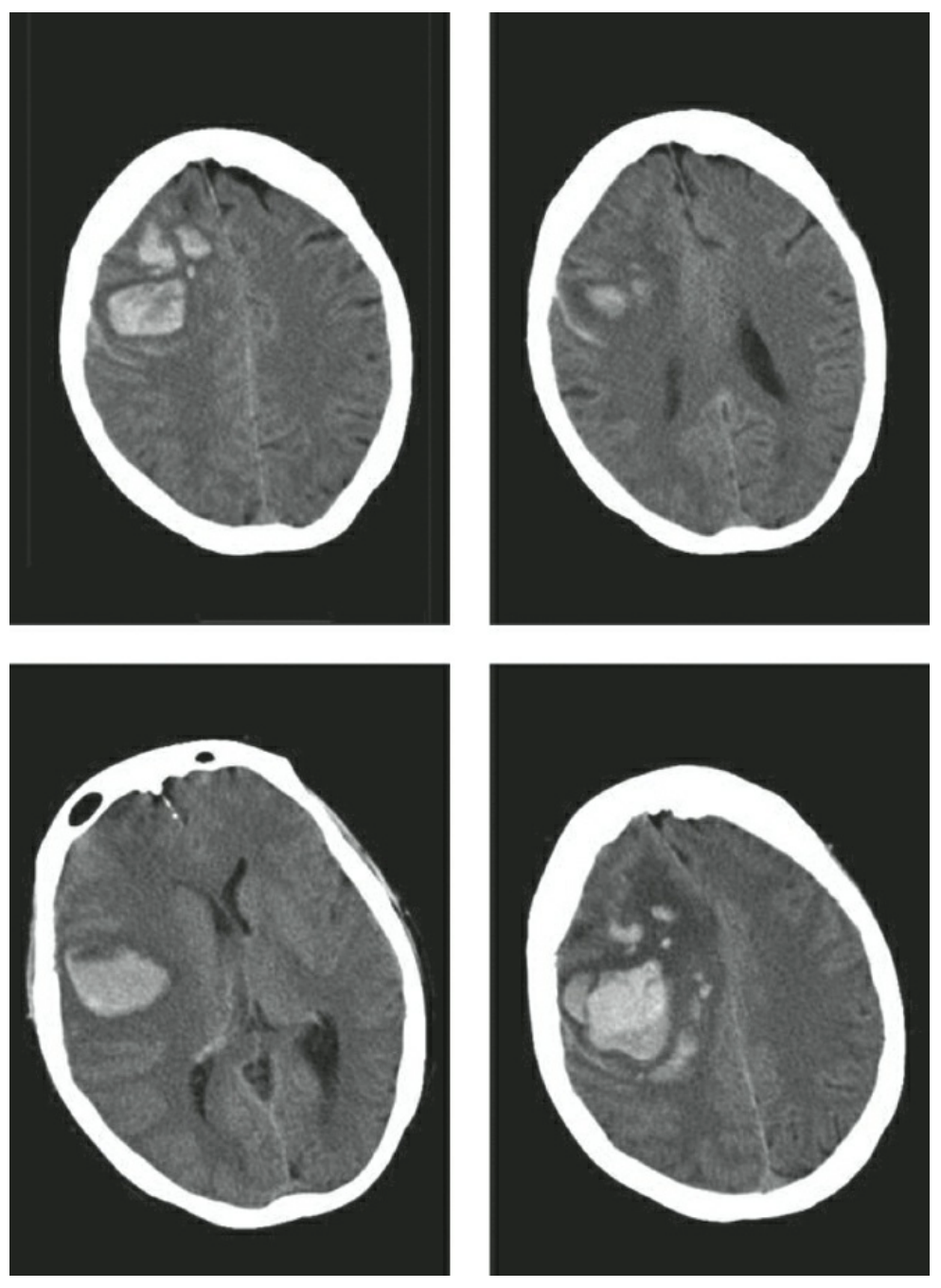
Các triệu chứng biểu hiện của ICH không đặc hiệu và bao gồm tứ chứng đau đầu, thay đổi mức độ ý thức, buồn nôn, nôn và các triệu chứng thần kinh khu trú tùy theo sự phân bố giải phẫu của khối máu tụ. Khởi phát triệu chứng có thể ngấm ngầm hoặc đột ngột tùy thuộc vào nguyên nhân cơ bản. Đau đầu gặp ở 30% bệnh nhân. Buồn nôn và nôn thường được quan sát thấy trong ICH hố sau do rối loạn chức năng tiền đình hoặc xuất huyết vào não thất thứ bốn. Tuy nhiên, nó cũng có thể báo trước sự gia tăng áp lực nội sọ (ICP) trong xuất huyết trên lều. Phần lớn bệnh nhân có mức độ ý thức bị suy giảm. Co giật, khu trú ở 2/3 và co cứng-co giật toàn thể ở 1/3, có liên quan đến sự tham gia của vỏ não. Sự xấu đi trên lâm sàng tiến triển là phổ biến và bệnh nhân ban đầu nên được chăm sóc trong môi trường chăm sóc đặc biệt. Sự phát triển sớm của khối máu tụ, ngay cả khi không có rối loạn đông máu, hầu hết được quan sát thấy trong vòng 3 đến 4 giờ nhưng có thể được quan sát thấy đến 20 giờ sau khi bắt đầu xuất huyết. Mở rộng khối máu tụ có liên quan đến tình trạng lâm sàng xấu đi và ảnh hưởng đến khoảng một phần ba số bệnh nhân.
ICH gây tổn thương nhu mô não thông qua một số cơ chế. Khối máu tụ mở rộng chia cắt các đường dẫn thần kinh và mô não. Máu và các sản phẩm thoái hóa của nó có độc tính cao và có thể góp phần gây co giật, rối loạn điện giải, sốt và thay đổi hệ thần kinh tự động. Một mạch máu bị vỡ gần đây cũng dễ bị chảy máu lại. Cuối cùng, ICP tăng cao do tụ máu và phù nề sau đó có thể làm tổn hại các vùng khác của não và dẫn đến thoát vị não.
Chẩn đoán
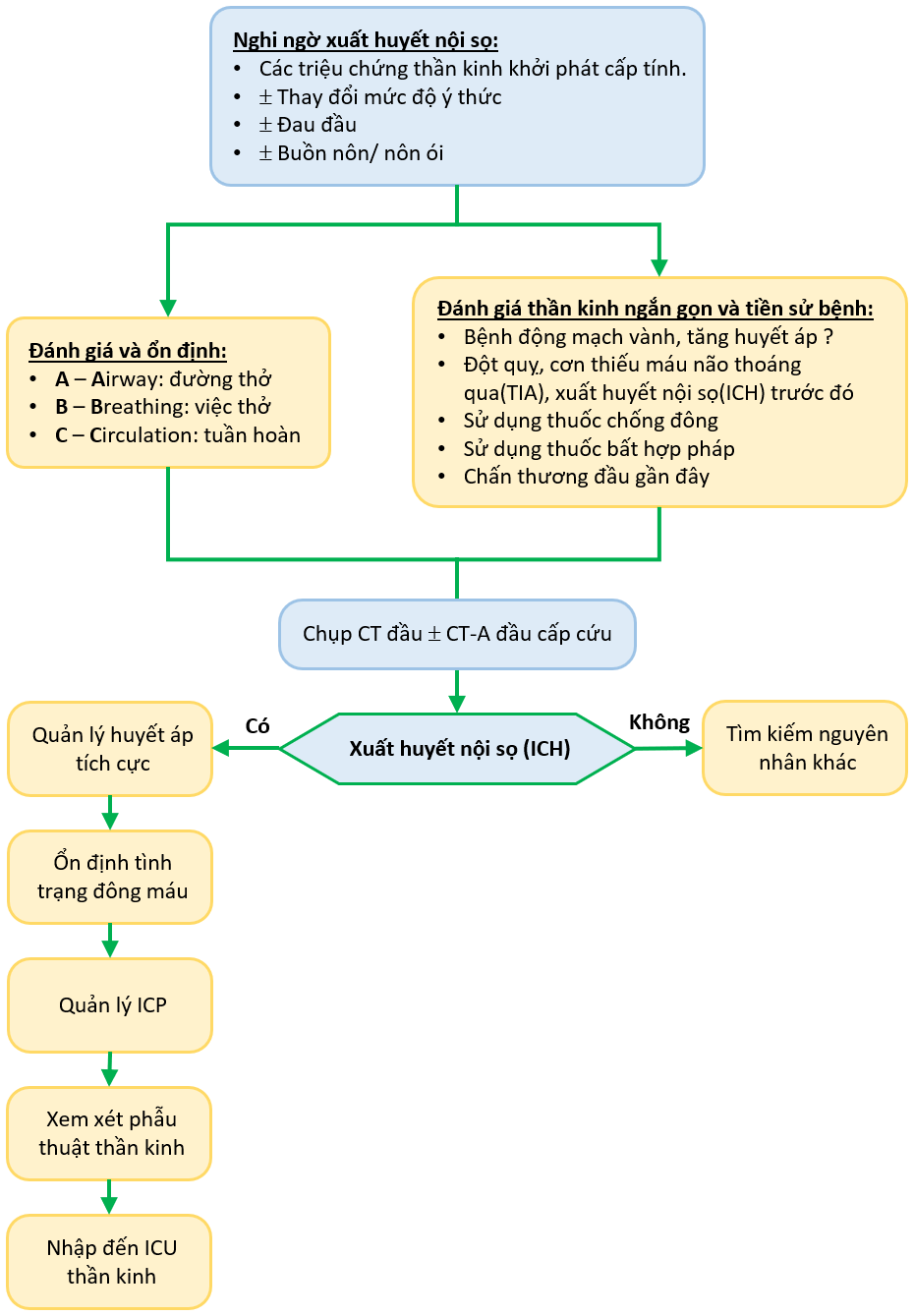
Bệnh nhân nghi ngờ xuất huyết trong não nên được đánh giá và khám thần kinh nhanh chóng. Nên thu thập một bệnh sử ngắn gọn, tập trung vào tiền sử sử dụng thuốc chống đông máu, sử dụng ma túy bất hợp pháp, chấn thương đầu gần đây và tiền sử xuất huyết hoặc đột quỵ não trước đó. CT đầu không thuốc cản quang là công cụ nhanh chóng và sẵn có nhất để thiết lập chẩn đoán ICH. Trong tuần đầu tiên, CT có độ nhạy cao (89%) và độ đặc hiệu (100%) đối với ICH cấp tính. Nó cho phép xác định vị trí giải phẫu của khối máu tụ và khả năng mở rộng vào hệ thống não thất và ước tính thể tích khối máu tụ. Một "dấu hiệu đốm" có thể được quan sát với việc bổ sung thuốc cản quang. Nó thể hiện hoạt động thoát mạch thuốc cản quang vào khối máu tụ và có liên quan đến sự mở rộng khối máu tụ ở 60% bệnh nhân. Chụp CT mạch máu được thực hiện với thuốc cản quang trong giai đoạn cấp tính có độ nhạy tổng thể là 97% và độ đặc hiệu là 98,9% đối với các bất thường mạch máu nguyên nhân, so với chụp mạch máu xóa nền kỹ thuật số (DSA) như một tiêu chuẩn vàng.
ĐIỀU TRỊ
Bất kỳ bệnh nhân nào nghi ngờ ICH đều là một trường hợp cấp cứu thần kinh và do có nguy cơ đáng kể về tình trạng xấu đi sớm và nguy hại đến tim mạch hô hấp nên được ổn định về mặt y tế một cách nhanh chóng trước khi bắt đầu chẩn đoán hình ảnh.
Đường thở
Việc quản lý ban đầu bao gồm đánh giá ngắn gọn về khả năng bảo vệ đường thở của bệnh nhân. Trong bối cảnh ý thức suy giảm kèm với nguy cơ hít sặc cao, giảm oxy máu và tăng CO2 máu, nên tiến hành đặt nội khí quản trình tự nhanh (RSI) và bắt đầu hỗ trợ thở máy. Điều trị trước với Lidocaine (1.5 mg/kg) được cho 2-3 phút trước khi đặt nội khí quản để giảm thiểu sự gia tăng của áp lực nội sọ. Etomidate được cho là có tác động ít nhất đến huyết áp và thuốc khởi mê được ưu tiên trừ khi có bất kỳ chống chỉ định nào.
Quản lý huyết áp
Tăng huyết áp quá mức (cơn tăng huyết áp) trong giai đoạn ngay sau ICH được cho là làm tăng nguy cơ suy giảm thần kinh sớm và góp phần mở rộng khối máu tụ. Có vẻ an toàn khi hạ nhanh huyết áp đến mục tiêu huyết áp tâm thu là 140 mmHg hoặc MAP < 110 mmHg để ngăn ngừa tổn thương đang diễn ra đến các cơ quan khác(tim hoặc thận). Các loại thuốc phổ biến được sử dụng là có tác dụng ngắn và chuẩn độ nhanh, ví dụ như thuốc chẹn beta, hoặc chẹn kênh canxi truyền tĩnh mạch. Tránh dùng Nitrat vì nguy cơ giãn mạch máu não với phù nặng hơn.
CAUTION
Đối với ICH tự phát cấp tính, có SBP từ 150-220 mmHg cần hạ SBP xuống mức mục tiêu 140 mmHg. Ở bệnh nhân có SBP > 220 mmHg cần hạ SBP nhanh xuống < 220 mmHg, sau đó giảm dần đến mục tiêu 140 - 160 mmHg. Giảm SBP < 130 mmHg có thể làm tăng nguy cơ xảy ra biến cố ngoại ý bao gồm giảm tưới máu não và tổn thương thận.
Rối loạn đông máu
Tất cả các thuốc chống đông máu và thuốc chống kết tập tiểu cầu nên được dừng lại ngay lập tức.
| Ổn định tình trạng đông máu sau ICH | |
|---|---|
| Ngừng tất cả các thuốc chống kết tụ tiểu cầu và thuốc chống đông | |
| Đảo ngược Warfarin |
|
| LMWH (liều cuối < 8h) | Protamine 1 mg/100 UI anti-Xa (tối đa 50 mg) |
| Dabigatran (Pradaxa) | Idarucizumab (Praxbind) 5 g một lần |
| Apixaban / Rivaroxaban | Xem xét PCC 50 UI/kg (tối đa 5.000 UI) |
Mở thông não thất và quản lý áp lực nội sọ (ICP)
Não úng thủy có biến chứng lên đến 50% các trường hợp ICH. Ở những bệnh nhân bị giảm mức độ ý thức (GCS ≤ 8), có bằng chứng lâm sàng về thoát vị não hoặc những người bị xuất huyết não thất (IVH) hoặc não úng thủy đáng kể, nên xem xét theo dõi áp lực nội sọ(ICP). ICP tăng có thể được điều trị bằng liệu pháp tăng thẩm thấu (mannitol, nước muối ưu trương), dẫn lưu dịch não tủy, an thần hoặc liệu pháp hạ thân nhiệt.
Co giật
Co giật xảy ra ở 5% đến 15% những bệnh nhân này. Liệu pháp chống co giật dự phòng không được chỉ định trong ICH. Bệnh nhân với co giật trên lâm sàng hoặc có thay đổi trạng thái ý thức và co giật trên điện não đồ nên được điều trị bằng thuốc chống co giật.
Can thiệp phẫu thuật thần kinh
Ở những bệnh nhân bị xuất huyết tiểu não đang có tình trạng thần kinh xấu đi hoặc bị chèn ép thân não và/hoặc não úng thủy, nên phẫu thuật loại bỏ xuất huyết càng sớm càng tốt.
| Chỉ định can thiệp phẫu thuật thần kinh sau ICH |
|---|
| Xuất huyết hố sau hoặc thùy thái dương > 3 cm |
| ICH gây não úng thủy hoặc chèn ép thân não |
| Não úng thủy hoặc xuất huyết trong não thất cần dẫn lưu não thất ra ngoài |
| Các trường hợp phức tạp cần theo dõi ICP(áp lực nội sọ) |
Sốt
Sốt sau ICH là phổ biến và nên được điều trị tích cực. Nhiệt độ tăng liên tục trên 38,5°C nên được điều trị bằng acetaminophen, truyền nước muối lạnh và chăn làm mát.
Chăm sóc chung
Thiết bị nén tuần tự nên được sử dụng khi nhập viện, và heparin trọng lượng phân tử thấp (LMWH) hoặc heparin không phân đoạn (Heparin UFH) đối với dự phòng DVT có thể bắt đầu sau 48 giờ nếu không có bằng chứng lan rộng khối máu tụ. Việc khởi động lại chống đông trong ICH không phải ICH thùy não trong 2-4 tuần và liệu pháp chống kết tụ tiểu cầu là hợp lý sau 1-2 tuần.
TIÊN LƯỢNG
ICH vẫn là một trong những rối loạn thần kinh cấp tính với tiên lượng xấu nhất; tỷ lệ tử vong tới 40% sau 1 tháng và 54% sau 1 năm. Điểm hôn mê Glasgow, thể tích khối máu tụ, độ mở rộng trong não thất, nguồn gốc dưới lều và tuổi cao là cơ sở của điểm ICH Score.
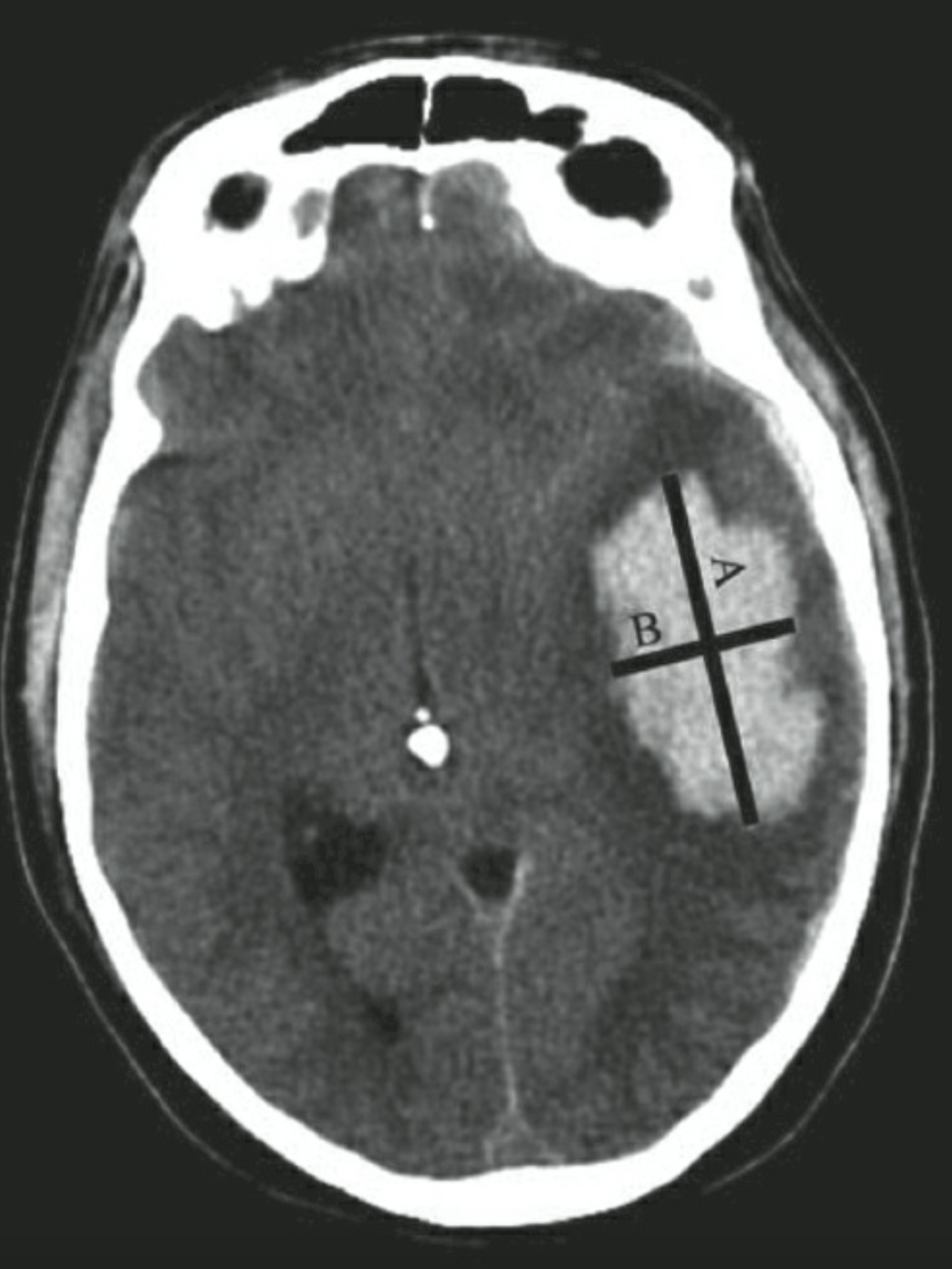
Tính thể tích khối máu tụ (mL) = (A x B x C x 0,5 cm) / 2
TÀI LIỆU THAM KHẢO
- Intracerebral Hemorrhage. Critical Care 2018.
- Tiếp cận tăng huyết áp cấp cứu. Đột quỵ xuất huyết não.