NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN
STEMI (ST-elevation myocardial infarction) Cập nhật lần cuối: 4/3/2022 bởi: BSCKI. TRẦN QUỐC VĨNH
GIỚI THIỆU
Nhồi máu cơ tim (NMCT) là một trong những nguyên nhân hàng đầu gây nhập viện và tử vong hiện nay trên thế giới. Hơn 50% bệnh nhân NMCT cấp tử vong trong vòng một giờ đầu trước khi được đưa đến bệnh viện. 1/3 các trường hợp nhập viện trong bệnh cảnh hội chứng vành cấp là NMCT cấp có ST chênh lên. Nếu không được điều trị, 30% bệnh nhân sẽ tử vong nhưng nếu được điều trị, tỉ lệ tử vong giảm còn 6 – 10%; nếu có biến chứng cơ học thì tỉ lệ tử vong lên đến hơn 90%. Do đó, NMCT cấp là một bệnh cảnh cấp cứu cần được chẩn đoán sớm và điều trị tích cực, kịp thời.
ĐỊNH NGHĨA
Theo định nghĩa toàn cầu lần thứ tư, thuật ngữ nhồi máu cơ tim (NMCT) được sử dụng khi có tình trạng tổn thương cơ tim cấp với bằng chứng lâm sàng của thiếu máu cơ tim cục bộ cấp và sự tăng troponin với ít nhất một giá trị trên bách phân vị thứ 99(ngưỡng trên của giới hạn bình thường tùy vào loại hãng cung cấp hóa chất và kỹ thuật xét nghiệm), kèm theo ít nhất một trong các yếu tố sau:
- Triệu chứng cơ năng của thiếu máu cơ tim cục bộ.
- Thay đổi điện tâm đồ (ĐTĐ) kiểu thiếu máu cục bộ mới.
- Có sóng Q bệnh lý.
- Có bằng chứng hình ảnh mới của cơ tim mất chức năng sống hoặc rối loạn vận động vùng trong bệnh cảnh phù hợp với thiếu máu cục bộ.
- Ghi nhận có huyết khối động mạch vành khi chụp mạch vành hoặc khi tử thiết.
NGUYÊN NHÂN
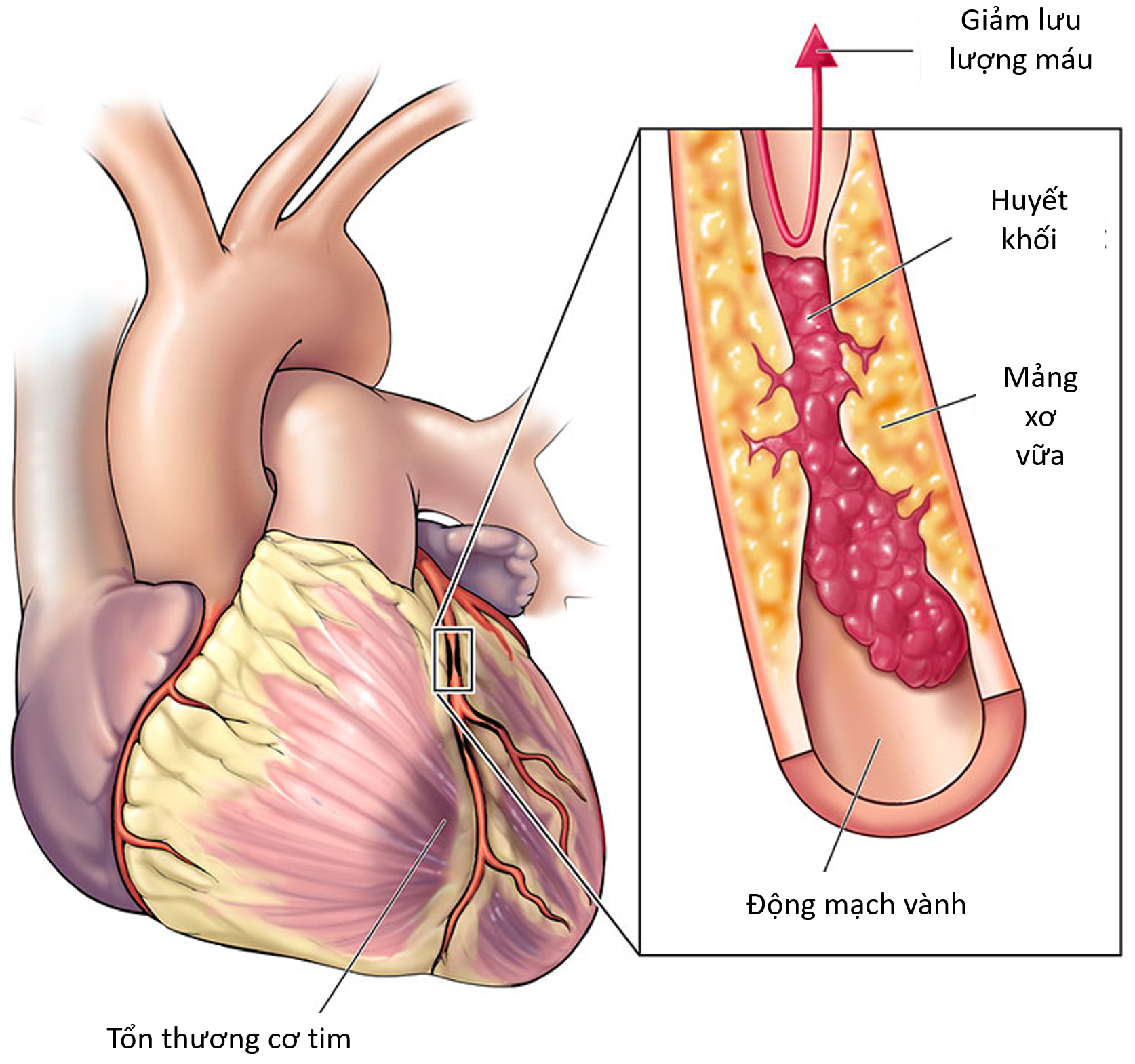
NMCT cấp ST chênh lên xảy ra khi có tình trạng giảm hoặc ngưng dòng chảy trong lòng động mạch vành trên thượng tâm mạc một cách đột ngột do có huyết khối trong động mạch vành. Huyết khối này đa phần hình thành trên nền mảng xơ vữa trong lòng mạch vành hoặc hiếm khi từ nơi khác đến (huyết khối từ buồng tim). Khi mảng xơ vữa của động mạch vành trở nên mất ổn định (lớp vỏ bao bị rạn nứt, bị loét), tiểu cầu đang lưu thông trong máu sẽ đến bám dính vào lớp nội mạc bị tổn thương bên dưới mảng xơ vữa. Sau đó, qua quá trình kết tập tiểu cầu, hình thành cục huyết khối tiểu cầu gây hẹp nặng hơn nữa lòng mạch vành. Cuối cùng, sự tạo lập huyết khối đỏ giàu fibrin sẽ gây tắc hẳn động mạch vành thượng tâm mạc dẫn đến nhồi máu cơ tim xuyên thành. Một số trường hợp khác gây tắc động mạch vành như: bất thường động mạch vành bẩm sinh, viêm động mạch vành, co thắt động mạch vành, tắc lỗ xuất phát của động mạch vành trong bệnh cảnh bóc tách gốc động mạch chủ.
CHẨN ĐOÁN
Lâm sàng
Nhóm nguy cơ cao: Bao gồm những bệnh nhân đau thắt ngực không ổn định hoặc có nhiều yếu tố nguy cơ của bệnh mạch vành như:
- Yếu tố cá nhân: Tuổi (nam > 45, nữ > 55), Thừa cân, béo phì, Ít vận động, Hút thuốc lá, Stress.
- Bệnh nền kèm theo: Tăng huyết áp, Đái tháo đường, Rối loạn lipid máu.
Yếu tố thúc đẩy: Trong hơn 50% các trường hợp, bệnh nhân sẽ có một yếu tố khởi kích xảy ra trước khi NMCT như: Vận động gắng sức, Stress tâm lý, Phẫu thuật, Bệnh lý nội khoa nặng.
Thời điểm có tần suất cao xuất hiện NMCT: Tần suất xảy ra cao vào buổi sáng từ 6 giờ đến 11 giờ, đặc biệt là trong vòng 3 giờ đầu tiên sau khi ngủ dậy.
Triệu chứng cơ năng
- Đau ngực điển hình: Vị trí sau ức, ngực trái; Kiểu đau đè nặng, siết chặt; Hướng lan lên cổ, hàm dưới, vai trái; Thời gian > 30 phút; Kèm khó thở, vã mồ hôi.
- Không đau ngực: Mệt mỏi, hồi hộp, khó thở, đau thượng vị, buồn nôn, nôn, rối loạn tri giác (thường gặp ở bệnh nhân lớn tuổi, đái tháo đường).
Triệu chứng thực thể
- NMCT thành trước: thường có mạch nhanh, HA tăng.
- NMCT thành dưới: thường có mạch chậm, HA thấp.
- NMCT thất phải: Tụt HA + tĩnh mạch cổ nổi + X quang phổi trong.
- Các dấu hiệu nặng: Tiếng T3, T4, âm thổi mới xuất hiện (thủng vách liên thất, hở van 2 lá), ran ẩm (phù phổi), sốc tim.
Cận lâm sàng
Điện tâm đồ (ĐTĐ)
ST (điểm J) chênh lên trong 2 chuyển đạo liên tiếp:
- V2, V3 ở nam < 40 tuổi: mm; nam tuổi: mm; nữ: mm.
- V4R: mm (NMCT thất phải).
- V7, V8, V9: mm (NMCT thành sau).
- Các chuyển đạo khác: mm.
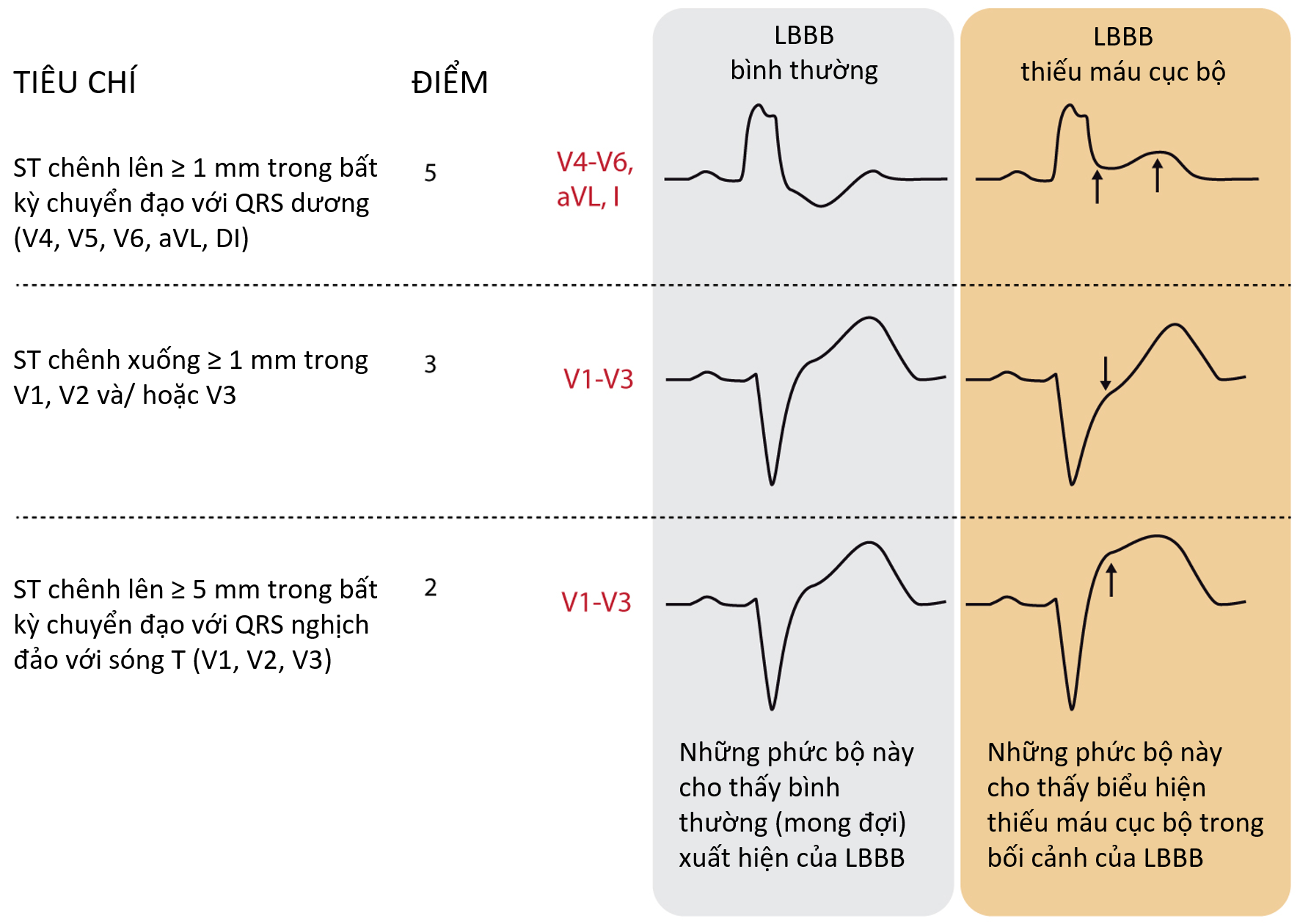
Tiêu chuẩn Sgarbossa chẩn đoán NMCT khi có LBBB:
| Tiêu chuẩn Sgarbossa | Điểm |
|---|---|
| ST chênh lên mm trong bất kỳ chuyển đạo với QRS dương: V4, V5, V6, aVL, I | 5 |
| ST chênh xuống mm: V1, V2 và/ hoặc V3 | 3 |
| ST chênh lên mm và bất tương xứng với chiều QRS trong bất kỳ chuyển đạo: V1, V2, V3 | 2 |

Men tim
- Troponin I và T: tăng từ giờ thứ 3, đạt đỉnh sau 24 - 48 giờ.
- CK-MB: Tăng sau 4 - 8 giờ, dùng chẩn đoán NMCT tái phát.
Siêu âm tim
- Đặc trưng bởi rối loạn vận động vùng (giảm động, vô động, nghịch động).
- Đánh giá biến chứng cơ học: thủng vách liên thất, đứt cơ nhú, dịch màng tim.
PHÂN TẦNG NGUY CƠ
Phân độ Killip
| Killip | Dấu hiệu lâm sàng | Tử vong (%) |
|---|---|---|
| I | Không có dấu hiệu của suy tim sung huyết | 6 |
| II | Có tiếng T3 và/ hoặc ran ẩm | 17 |
| III | Phù phổi cấp | 30 - 40 |
| IV | Sốc tim | 60 - 80 |
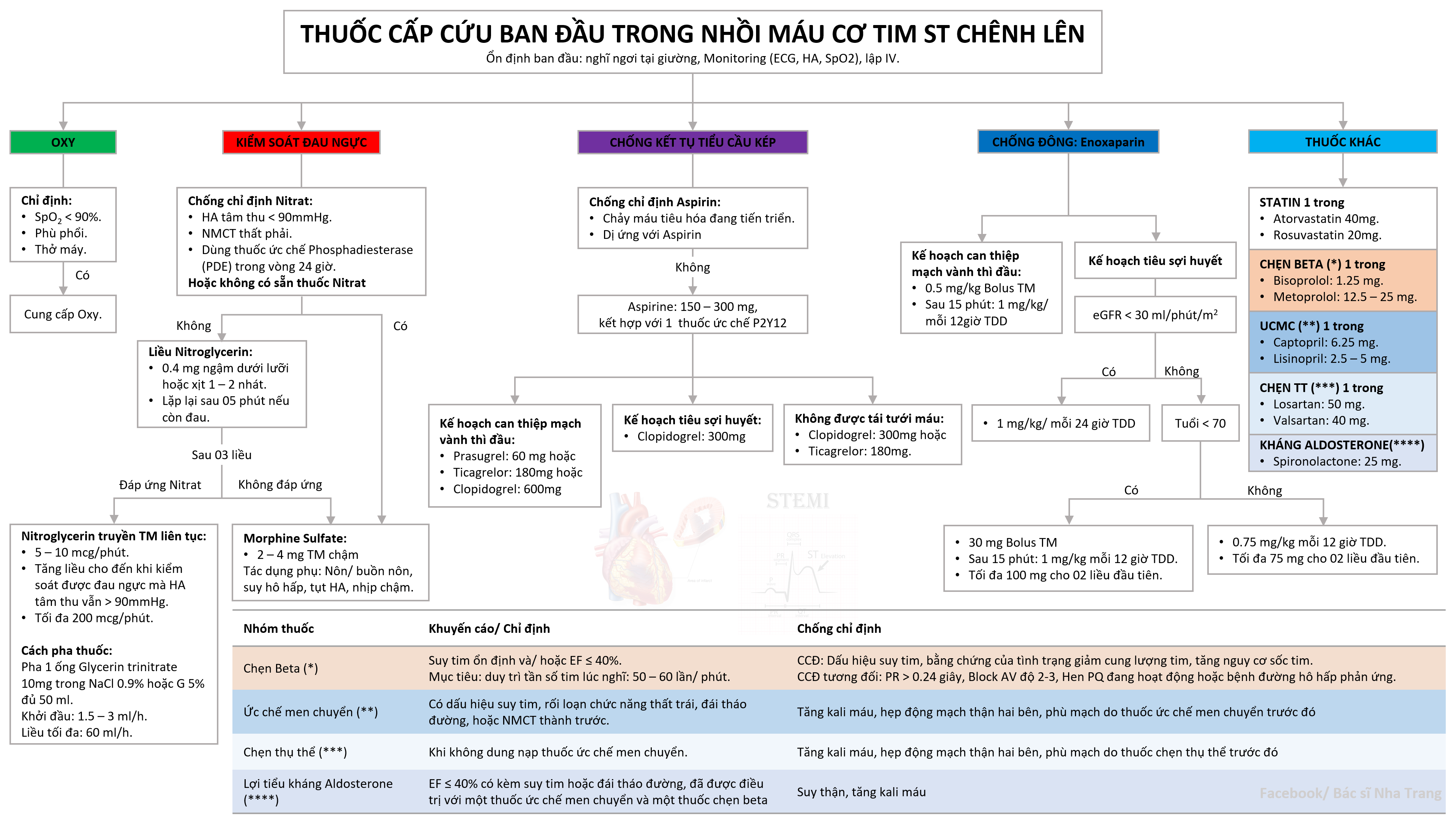
ĐIỀU TRỊ
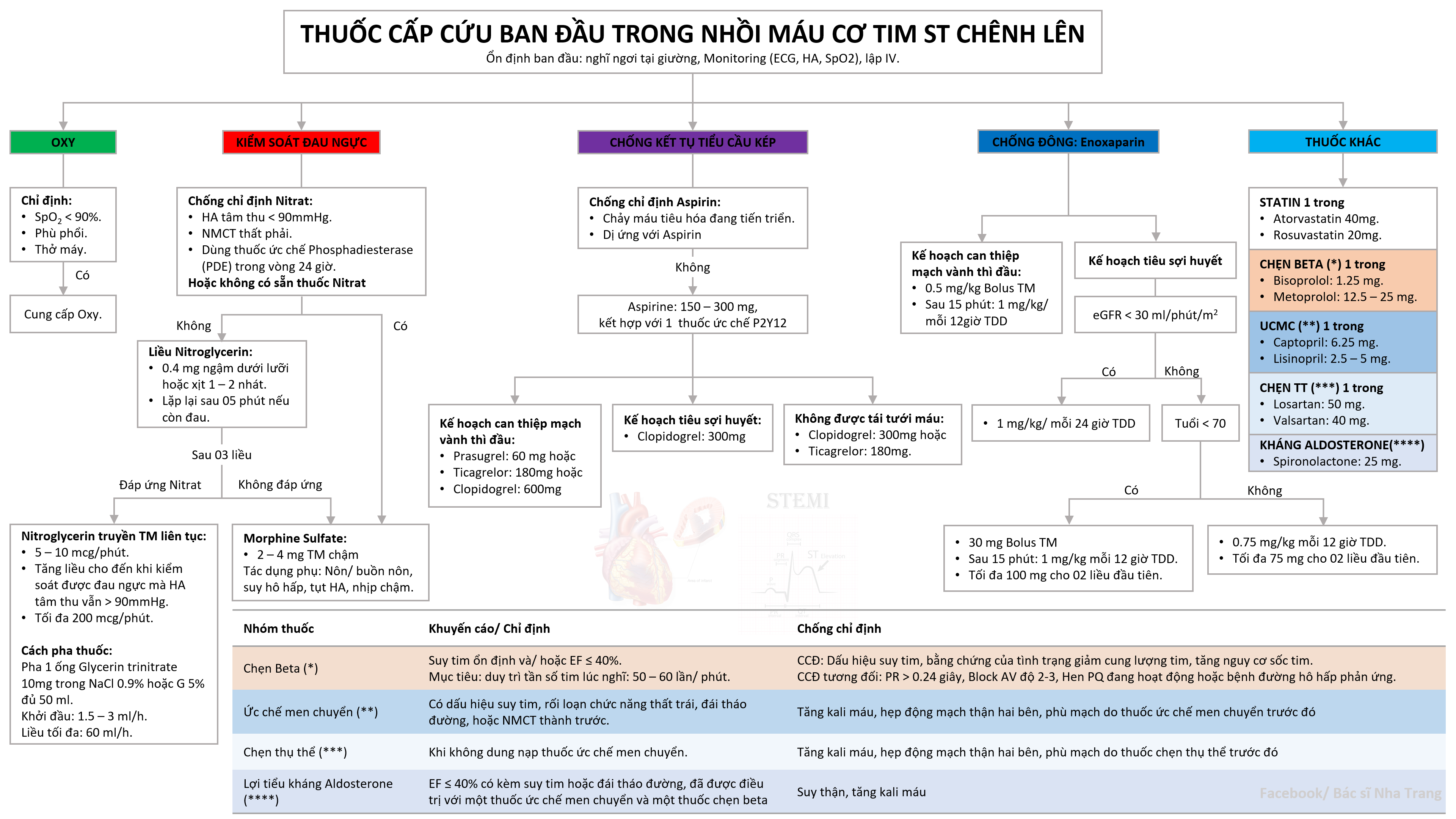
Điều trị cấp cứu
- Nghỉ ngơi tại giường, Monitor ECG, HA, .
- Cung cấp Oxy nếu hoặc mmHg.
- Giảm đau: Nitroglycerin 0.4 mg dưới lưỡi. Nếu không đáp ứng dùng Morphine Sulfate 2 - 4 mg TM chậm.
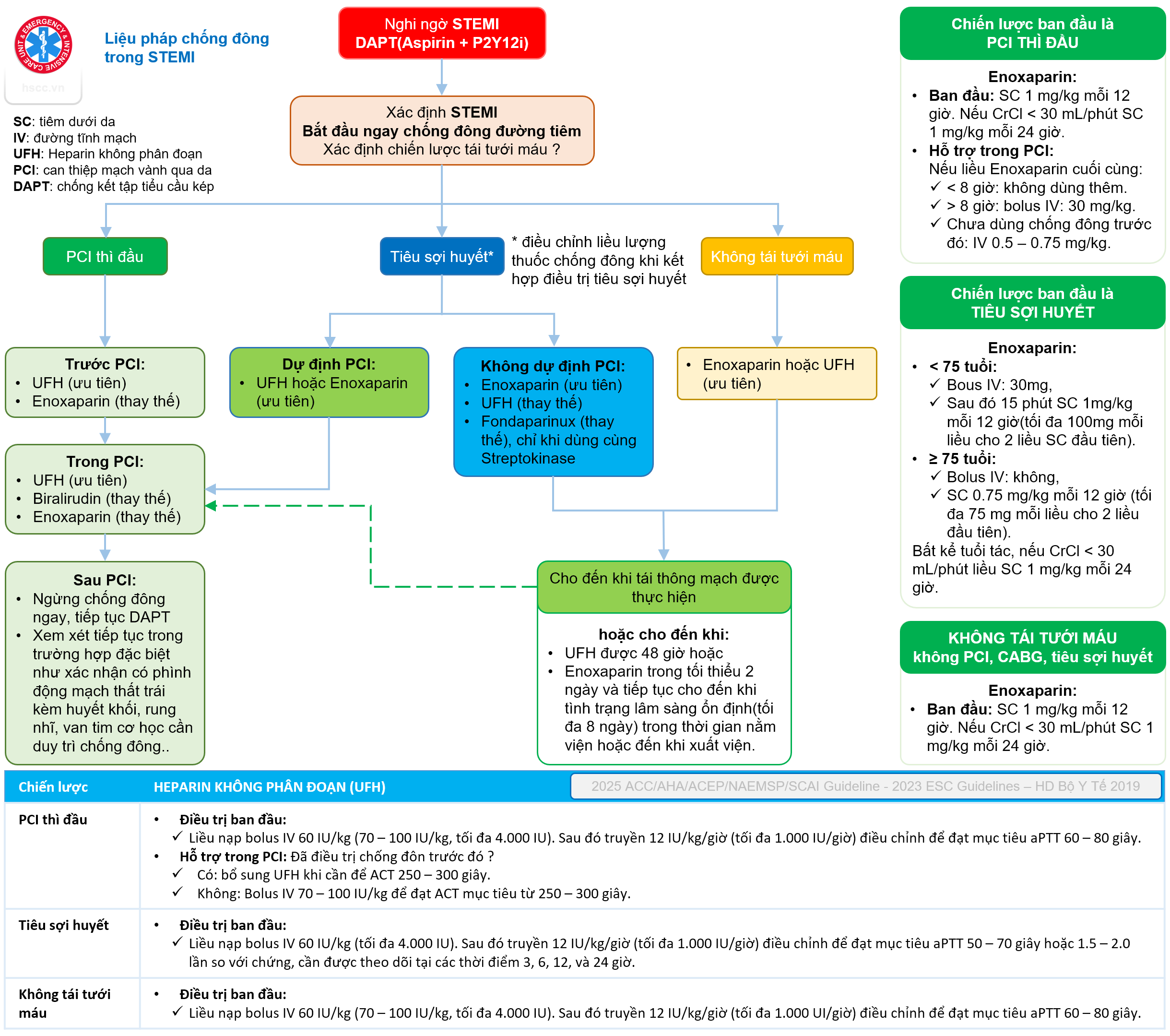
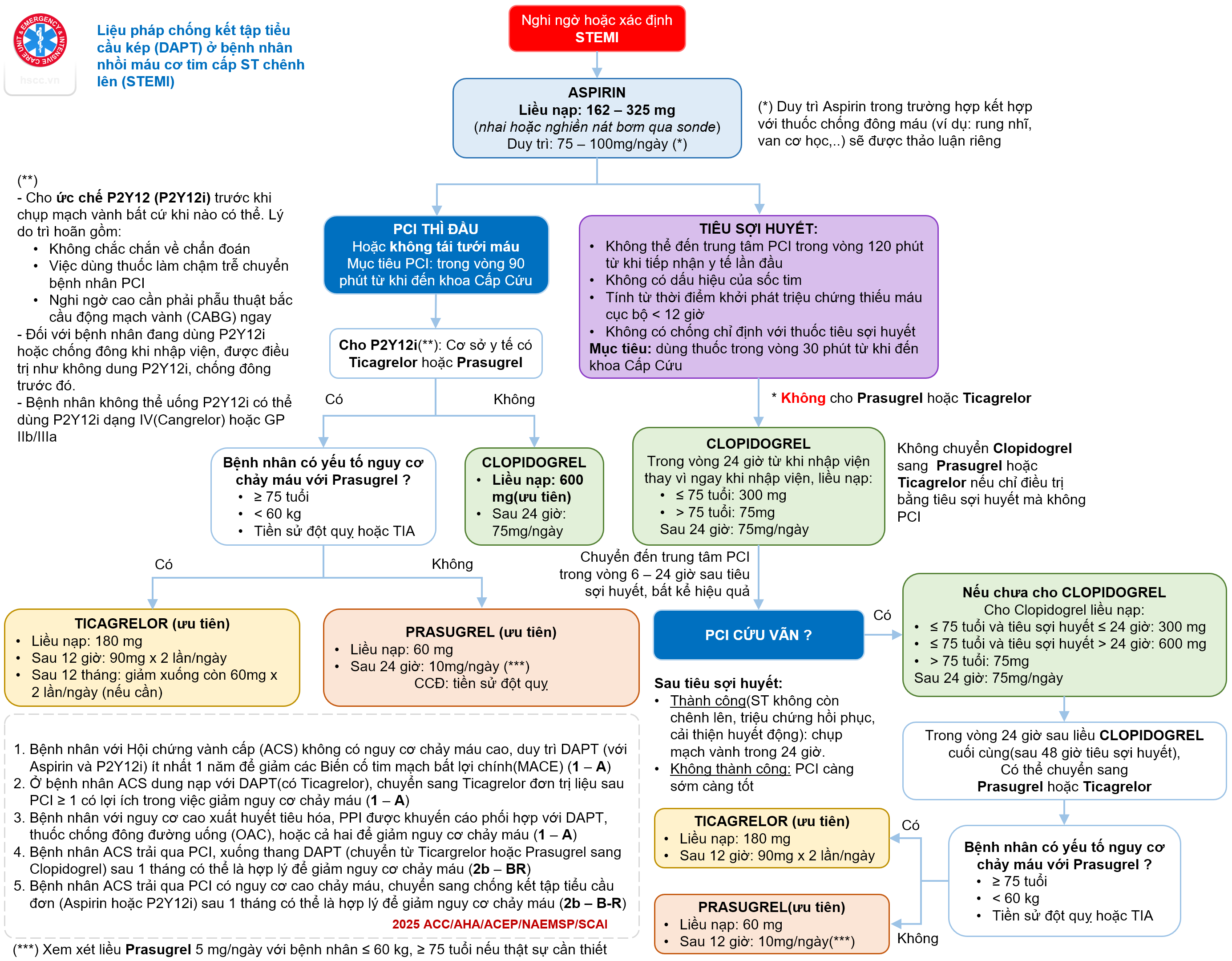
Kháng đông và Chống kết tập tiểu cầu
- Kháng đông: Heparin không phân đoạn (thường quy) hoặc Enoxaparin.
- Kháng kết tập tiểu cầu kép (DAPT): Aspirin liều nạp 150 - 300 mg + một ức chế P2Y12 (Prasugrel, Ticagrelor hoặc Clopidogrel).
Các thuốc khác
- Statin liều cao: Atorvastatin 40-80mg hoặc Rosuvastatin 20-40mg.
- Chẹn beta: Bắt đầu trong 24 giờ đầu nếu không có chống chỉ định.
- Ức chế men chuyển (ACEi): Bắt đầu sớm trong 24 giờ đầu.
Điều trị tái tưới máu
- PCI (Can thiệp mạch vành qua da): Ưu tiên hàng đầu nếu thực hiện được trong vòng 120 phút.
- Tiêu sợi huyết: Nếu không thể can thiệp PCI sớm trong vòng 120 phút. Dùng Alteplase, Streptokinase hoặc Tenecteplase.
XỬ TRÍ BIẾN CHỨNG
- Sốc tim: Vận mạch (Noradrenalin), tăng co bóp (Dobutamin), can thiệp mạch vành sớm.
- Biến chứng cơ học: Hỗ trợ huyết động, phẫu thuật sớm.
- Viêm màng ngoài tim: Aspirin liều cao. Tránh dùng Corticoid/NSAIDs khác.
- Rối loạn nhịp: Xử trí theo loại nhịp (Rung nhĩ, Nhịp chậm, Nhịp nhanh thất).
TÀI LIỆU THAM KHẢO
- Nhồi máu cơ tim cấp có ST chênh lên. Quyết định số 2187/QĐ-BYT ngày 03/06/2019 Bộ Y Tế.
- Acute ST-elevation myocardial infarction: Initial antiplatelet therapy. Uptodate 2026.
- 2025 ACC/AHA/ACEP/NAEMSP/SCAI Guideline for the Management of Patients With Acute Coronary Syndromes.
- 2023 ESC Guidelines for the management of acute coronary syndromes.